ทำไมโรคฝีดาษวานรยังต้องเฝ้าระวัง แม้ไม่ใช่โรคระบาดรุนแรง
โรคฝีดาษวานร หรือ Mpox เป็นโรคติดเชื้อไวรัสที่แม้จะไม่ถูกจัดว่าเป็นโรคระบาดรุนแรงในระดับเดียวกับ COVID-19 แต่ยังคงเป็นหนึ่งในโรคที่หน่วยงานด้านสาธารณสุขทั่วโลกให้ความสำคัญในการเฝ้าระวังอย่างต่อเนื่อง เหตุผลสำคัญไม่ได้อยู่เพียงแค่ความรุนแรงของโรคเท่านั้น แต่ยังรวมถึงรูปแบบการแพร่เชื้อ การกลายพันธุ์ของไวรัส พฤติกรรมของประชากร และความพร้อมของระบบสาธารณสุข
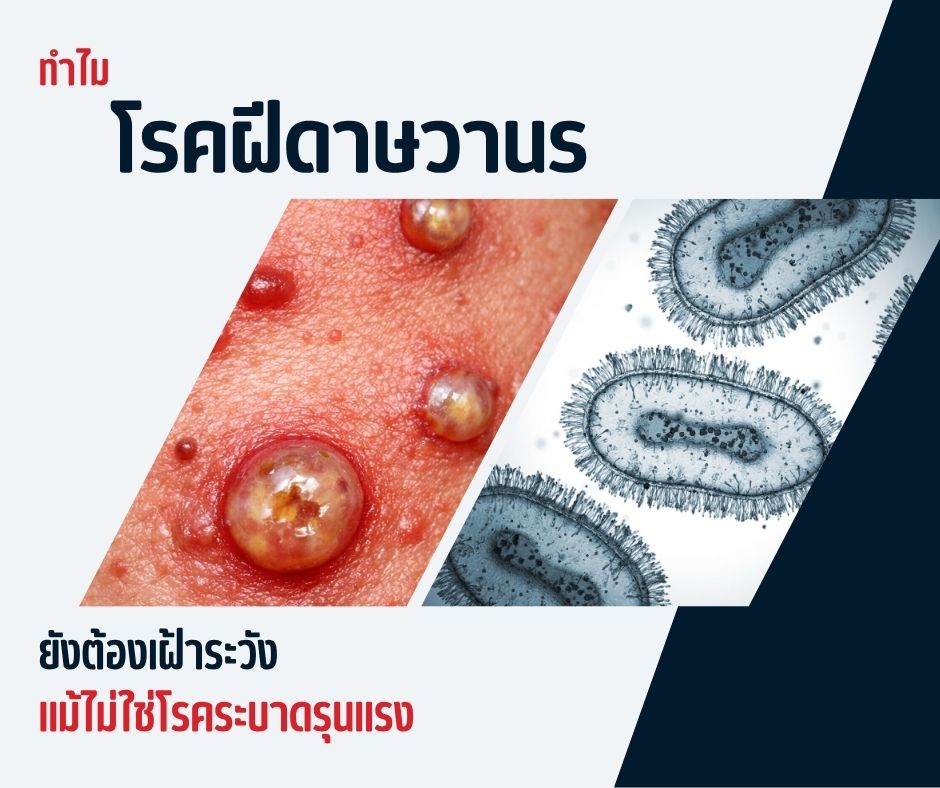
โรคฝีดาษวานร คืออะไร?
โรคฝีดาษวานร (Monkeypox,Mpox) เป็นโรคติดเชื้อไวรัสในกลุ่ม Orthopoxvirus ซึ่งเป็นตระกูลเดียวกับเชื้อไข้ทรพิษ (Smallpox) โดยมีต้นกำเนิดจากสัตว์สู่คน (Zoonotic disease)
การติดต่อ
- สัมผัสโดยตรงกับผื่น ตุ่ม หรือสารคัดหลั่งของผู้ติดเชื้อ
- การสัมผัสใกล้ชิด เช่น การอยู่ร่วมบ้าน หรือมีเพศสัมพันธ์
- การใช้ของร่วมกัน เช่น เสื้อผ้า ผ้าปูที่นอน
- สัมผัสสัตว์ที่ติดเชื้อ
อาการ
- ไข้ ปวดศีรษะ อ่อนเพลีย
- ต่อมน้ำเหลืองโต (เป็นลักษณะเด่น)
- ผื่นหรือตุ่มน้ำ ซึ่งจะพัฒนาเป็นตุ่มหนอง และตกสะเก็ด
โดยทั่วไปโรคมีอาการไม่รุนแรง และสามารถหายได้เองภายใน 2–4 สัปดาห์ แต่ในบางกลุ่ม เช่น เด็ก ผู้มีภูมิคุ้มกันต่ำ หรือหญิงตั้งครรภ์ อาจมีความเสี่ยงต่อภาวะแทรกซ้อน
แม้โรคฝีดาษวานรจะไม่รุนแรง แต่ยังคงแพร่กระจายได้
หนึ่งในเหตุผลสำคัญที่ต้องเฝ้าระวังคือความสามารถในการแพร่เชื้อ แม้โรคจะไม่ได้มีอัตราการเสียชีวิตสูง แต่สามารถแพร่ในชุมชนได้ง่าย โดยเฉพาะในกลุ่มที่มีการสัมผัสใกล้ชิด
ในช่วงปี 2022–2024 พบการระบาดในหลายประเทศที่ไม่เคยมีประวัติโรคนี้มาก่อน สะท้อนให้เห็นว่าไวรัสสามารถปรับตัว และแพร่กระจายข้ามภูมิภาคได้
การกลายพันธุ์ของไวรัสยังเป็นความเสี่ยง
แม้ว่า Mpox จะไม่กลายพันธุ์เร็วเท่าไวรัสบางชนิด เช่น SARS-CoV-2 แต่ก็ยังมีโอกาสเกิดการเปลี่ยนแปลงทางพันธุกรรม ซึ่งอาจส่งผลให้
- แพร่เชื้อได้ง่ายขึ้น
- อาการรุนแรงขึ้น
- หลบเลี่ยงภูมิคุ้มกันได้
การเฝ้าระวังอย่างต่อเนื่องจึงมีความสำคัญในการตรวจจับสายพันธุ์ใหม่ตั้งแต่ระยะเริ่มต้น
กลุ่มเสี่ยงติดโรคฝีดาษวานรยังคงมีความเปราะบาง
แม้ว่าโรคฝีดาษวานร (Mpox) จะมีแนวโน้มไม่รุนแรงในคนส่วนใหญ่ แต่ความเปราะบางของบางกลุ่มประชากรยังคงเป็นประเด็นสำคัญทางสาธารณสุข เนื่องจากกลุ่มเหล่านี้มีระบบภูมิคุ้มกันที่ไม่แข็งแรงพอ หรือมีปัจจัยร่วมที่ทำให้ร่างกายรับมือกับการติดเชื้อได้ยากกว่าปกติ ส่งผลให้มีโอกาสเกิดภาวะแทรกซ้อนหรืออาการรุนแรงได้มากขึ้น
ด้านล่างนี้ คือ การอธิบายเชิงลึกในแต่ละกลุ่ม
1. ผู้มีภูมิคุ้มกันบกพร่อง (เช่น ผู้ติดเชื้อเอชไอวี) กลุ่มนี้ถือเป็นกลุ่มเสี่ยงสูง เนื่องจากระบบภูมิคุ้มกันไม่สามารถควบคุมการเพิ่มจำนวนของไวรัสได้ดี
เหตุผลที่เปราะบาง
- ระดับ CD4 ต่ำ ทำให้ร่างกายกำจัดเชื้อไวรัสได้ช้าลง
- การตอบสนองต่อการติดเชื้อไม่เต็มประสิทธิภาพ
- อาจมีการติดเชื้อร่วม (co-infection) ได้ง่าย
ผลกระทบที่อาจเกิดขึ้น
- ผื่นหรือแผลมีจำนวนมากและลุกลาม
- ระยะเวลาการป่วยยาวนานกว่าปกติ
- เสี่ยงต่อการติดเชื้อแบคทีเรียแทรกซ้อน
- อาจเกิดภาวะรุนแรง เช่น การติดเชื้อในกระแสเลือด
ประเด็นสำคัญ ผู้ที่ควบคุม HIV ได้ดี (เช่น รับยาต้านไวรัสสม่ำเสมอ) จะมีความเสี่ยงลดลง แต่ยังคงต้องเฝ้าระวังอย่างใกล้ชิด
2. เด็กเล็ก เด็กเล็ก โดยเฉพาะอายุต่ำกว่า 5 ปี เป็นอีกกลุ่มที่ต้องระวัง เนื่องจากระบบภูมิคุ้มกันยังพัฒนาไม่เต็มที่
เหตุผลที่เปราะบาง
- ภูมิคุ้มกันยังไม่สมบูรณ์
- ผิวหนังบอบบาง ทำให้เชื้อเข้าสู่ร่างกายได้ง่าย
- ควบคุมพฤติกรรมการสัมผัสได้ยาก (เช่น เกาแผล)
ผลกระทบที่อาจเกิดขึ้น
- ผื่นลุกลามรวดเร็ว
- เสี่ยงติดเชื้อแทรกซ้อนทางผิวหนัง
- ภาวะขาดน้ำจากไข้ และเบื่ออาหาร
- ในบางกรณีอาจมีภาวะแทรกซ้อนรุนแรง เช่น ปอดอักเสบ
3. หญิงตั้งครรภ์ หญิงตั้งครรภ์เป็นกลุ่มที่มีการเปลี่ยนแปลงทางภูมิคุ้มกัน ตามธรรมชาติของร่างกาย ทำให้มีความเสี่ยงเพิ่มขึ้น
เหตุผลที่เปราะบาง
- ภูมิคุ้มกันถูกปรับลดเพื่อป้องกันการต่อต้านทารก
- การเปลี่ยนแปลงของฮอร์โมน และระบบไหลเวียน
ผลกระทบที่อาจเกิดขึ้น
- อาการอาจรุนแรงขึ้นกว่าคนทั่วไป
- เสี่ยงต่อการถ่ายทอดเชื้อสู่ทารกในครรภ์
- อาจเกิดภาวะแทรกซ้อน เช่น การแท้ง หรือคลอดก่อนกำหนด
ประเด็นสำคัญ แม้ข้อมูลยังมีจำกัด แต่จากโรคไวรัสชนิดอื่น พบว่าหญิงตั้งครรภ์มักมีความเสี่ยงสูง จึงต้องได้รับการดูแลเป็นพิเศษ
4. ผู้ป่วยโรคเรื้อรัง ผู้ที่มีโรคประจำตัว เช่น เบาหวาน โรคหัวใจ โรคปอด หรือโรคไตเรื้อรัง มีความเสี่ยงเพิ่มขึ้น
เหตุผลที่เปราะบาง
- ระบบภูมิคุ้มกันอ่อนแอลง
- การอักเสบในร่างกายมีอยู่เดิม
- ร่างกายฟื้นตัวได้ช้ากว่าปกติ
ผลกระทบที่อาจเกิดขึ้น
- อาการรุนแรงมากขึ้น
- เสี่ยงต่อภาวะแทรกซ้อน เช่น ปอดอักเสบ
- การควบคุมโรคประจำตัวแย่ลง (เช่น น้ำตาลในเลือดสูง)
ภาวะแทรกซ้อนที่ควรเฝ้าระวังในกลุ่มเปราะบาง
ในกลุ่มเสี่ยงเหล่านี้ ภาวะแทรกซ้อนที่พบได้บ่อย และต้องเฝ้าระวัง ได้แก่
- การติดเชื้อแบคทีเรียแทรกซ้อนทางผิวหนัง
- ปอดอักเสบ (Pneumonia)
- การอักเสบของอวัยวะภายใน
- ภาวะขาดน้ำหรืออ่อนเพลียรุนแรง
- ในบางกรณี อาจเกิดภาวะรุนแรงถึงชีวิต
ทำไมกลุ่มเปราะบางจึงสำคัญต่อการควบคุมโรค
การให้ความสำคัญกับกลุ่มเสี่ยงไม่ได้เป็นเพียงเรื่องของการดูแลเฉพาะบุคคล แต่ยังส่งผลต่อภาพรวมของการควบคุมโรค
- ลดโอกาสเกิดผู้ป่วยอาการรุนแรง
- ลดภาระของระบบสาธารณสุข
- ป้องกันการแพร่กระจายในกลุ่มปิด เช่น ครอบครัว หรือสถานดูแลเด็ก
- ช่วยให้การจัดสรรวัคซีน และทรัพยากรมีประสิทธิภาพ

ความจำเป็นของระบบเฝ้าระวังโรคฝีดาษวานร
ระบบเฝ้าระวังที่มีประสิทธิภาพจะช่วยให้หน่วยงานที่เกี่ยวข้องสามารถติดตามสถานการณ์ได้อย่างทันท่วงที และดำเนินมาตรการตอบสนองได้อย่างรวดเร็ว ส่งผลให้ลดความเสี่ยงของการแพร่ระบาด และป้องกันไม่ให้สถานการณ์รุนแรงจนควบคุมได้ยาก
1. การตรวจจับผู้ป่วยรายใหม่อย่างรวดเร็ว (Early Detection) การค้นหาผู้ป่วยตั้งแต่ระยะเริ่มต้นเป็นหัวใจสำคัญของการควบคุมโรค
- ช่วยให้ผู้ป่วยได้รับการวินิจฉัย และรักษาเร็วขึ้น
- ลดระยะเวลาที่ผู้ป่วยสามารถแพร่เชื้อสู่ผู้อื่น
- ป้องกันการเกิดคลัสเตอร์การระบาดในชุมชน
ระบบเฝ้าระวังที่ดีจะเชื่อมโยงข้อมูลจากโรงพยาบาล ห้องปฏิบัติการ และหน่วยงานสาธารณสุข เพื่อให้ตรวจพบผู้ป่วยได้อย่างทันท่วงที
2. การควบคุมการแพร่ระบาด (Outbreak Control) เมื่อพบผู้ป่วย ระบบเฝ้าระวังจะช่วยให้สามารถดำเนินมาตรการควบคุมได้ทันที
- การแยกผู้ป่วย (Isolation)
- การติดตามผู้สัมผัสเสี่ยง (Contact tracing)
- การให้คำแนะนำในการป้องกันตนเองแก่ชุมชน
มาตรการเหล่านี้ช่วยตัดวงจรการแพร่เชื้อ และลดการกระจายของโรคในวงกว้าง
3. การติดตามสายพันธุ์ของไวรัส (Genomic Surveillance) แม้ Mpox จะกลายพันธุ์ไม่เร็วมาก แต่การติดตามการเปลี่ยนแปลงของไวรัสยังคงมีความสำคัญ
- ตรวจจับสายพันธุ์ใหม่ที่อาจแพร่ได้ง่ายขึ้น
- เฝ้าระวังความรุนแรงของโรคที่อาจเปลี่ยนแปลง
- ประเมินประสิทธิภาพของวัคซีน และแนวทางรักษา
ข้อมูลด้านพันธุกรรมของไวรัสช่วยให้สามารถวางแผนรับมือได้แม่นยำมากขึ้น
4. การวางแผนตอบสนองด้านสาธารณสุข (Public Health Response) ข้อมูลจากระบบเฝ้าระวังเป็นพื้นฐานสำคัญในการตัดสินใจเชิงนโยบาย
- การจัดสรรวัคซีน และเวชภัณฑ์
- การกำหนดมาตรการควบคุมโรค
- การสื่อสารความเสี่ยงกับประชาชน
หากไม่มีข้อมูลที่แม่นยำ การตอบสนองอาจล่าช้าหรือไม่ตรงจุด
5. การประเมินแนวโน้ม และความเสี่ยงในอนาคต ระบบเฝ้าระวังช่วยให้สามารถวิเคราะห์แนวโน้มของโรคได้
- คาดการณ์การระบาดในอนาคต
- ระบุพื้นที่เสี่ยงสูง
- เตรียมความพร้อมของระบบสาธารณสุข
การมีข้อมูลล่วงหน้าช่วยลดความสูญเสียทั้งด้านสุขภาพ และเศรษฐกิจ
6. การเชื่อมโยงข้อมูลระดับประเทศ และระดับโลก Mpox เป็นโรคที่สามารถแพร่ข้ามประเทศได้ การเฝ้าระวังจึงต้องมีการแลกเปลี่ยนข้อมูลระหว่างประเทศ
- ช่วยติดตามการระบาดในระดับโลก
- ป้องกันการนำเข้าเชื้อจากต่างประเทศ
- เสริมสร้างความร่วมมือด้านสาธารณสุข
การรักษาโรคฝีดาษวานร (Mpox)
แม้โรคฝีดาษวานรส่วนใหญ่จะมีอาการไม่รุนแรง และสามารถหายได้เองภายใน 2–4 สัปดาห์ แต่การดูแลรักษาที่เหมาะสมมีความสำคัญอย่างยิ่ง โดยเฉพาะในกลุ่มเปราะบาง เพื่อลดความรุนแรงของอาการ และป้องกันภาวะแทรกซ้อน
1. การรักษาตามอาการ (Supportive Care) เป็นแนวทางหลักสำหรับผู้ป่วยส่วนใหญ่
- ให้ยาลดไข้ เช่น พาราเซตามอล
- ดื่มน้ำให้เพียงพอ ป้องกันภาวะขาดน้ำ
- พักผ่อนอย่างเพียงพอ
- ดูแลแผลผื่นให้สะอาด และแห้ง
2. การดูแลผื่น และแผล ผื่นของ Mpox เป็นแหล่งแพร่เชื้อ และเสี่ยงต่อการติดเชื้อแทรกซ้อน
- หลีกเลี่ยงการแกะหรือเกาแผล
- ใช้น้ำเกลือหรือน้ำสะอาดล้างแผล
- ในบางกรณีอาจใช้ยาฆ่าเชื้อเฉพาะที่
3. การใช้ยาต้านไวรัสในผู้ป่วยที่มีความเสี่ยงสูงหรือมีอาการรุนแรง อาจพิจารณาใช้ยาต้านไวรัส เช่น
- Tecovirimat (TPOXX)
- Cidofovir (ในบางกรณี)
การใช้ยาต้องอยู่ภายใต้การดูแลของแพทย์เท่านั้น
4. การป้องกัน และรักษาภาวะแทรกซ้อน
- ให้ยาปฏิชีวนะหากมีการติดเชื้อแบคทีเรียแทรกซ้อน
- เฝ้าระวังอาการปอดอักเสบ หรือภาวะติดเชื้อรุนแรง
- ดูแลผู้ป่วยในโรงพยาบาลหากมีอาการหนัก
5. การแยกตัว (Isolation) ผู้ป่วยควรแยกตัวจนกว่าผื่นจะหาย และสะเก็ดหลุดหมด เพื่อลดการแพร่เชื้อไปยังผู้อื่น
การป้องกันโรคฝีดาษวานร
การป้องกันถือเป็นหัวใจสำคัญในการควบคุมโรค โดยสามารถดำเนินการได้ทั้งในระดับบุคคล และสังคม
- หลีกเลี่ยงการสัมผัสใกล้ชิดกับผู้ติดเชื้อ
- หลีกเลี่ยงการสัมผัสผื่น แผล หรือสารคัดหลั่ง
- ระมัดระวังในการมีเพศสัมพันธ์ โดยเฉพาะกับคู่นอนใหม่หรือไม่ทราบประวัติสุขภาพ
- ไม่ใช้ของส่วนตัวร่วมกัน
- เสื้อผ้า ผ้าขนหนู
- เครื่องนอน
- อุปกรณ์ส่วนตัวอื่น ๆ
- 3. รักษาสุขอนามัยส่วนบุคคล
- ล้างมือด้วยสบู่หรือแอลกอฮอล์เจลเป็นประจำ
- หลีกเลี่ยงการสัมผัสใบหน้าโดยไม่จำเป็น
- การใช้วัคซีน วัคซีนที่ใช้ป้องกันไข้ทรพิษ (Smallpox vaccine) สามารถช่วยลดความเสี่ยงของ Mpox ได้ แนะนำในกลุ่มเสี่ยงสูงใช้เป็นวัคซีนหลังสัมผัสเชื้อ (Post-exposure prophylaxis) ได้ในบางกรณี
- การเฝ้าระวัง และตรวจคัดกรอง
- หากมีอาการสงสัย ควรรีบพบแพทย์
- แจ้งประวัติการสัมผัสเสี่ยงอย่างละเอียด
- เข้ารับการตรวจวินิจฉัยตามคำแนะนำ
- การให้ความรู้และลดการตีตรา
- สร้างความเข้าใจที่ถูกต้องเกี่ยวกับโรค
- ลดการตีตราผู้ป่วย เพื่อให้เข้าถึงการรักษาได้เร็วขึ้น
- สนับสนุนการสื่อสารด้านสาธารณสุขอย่างมีประสิทธิภาพ
อ่านบทความอื่นๆ ที่น่าสนใจ
รู้ทันโรคฝีมะม่วง ความอันตรายที่คุณควรรู้
ตรวจคัดกรองโรคติดต่อทางเพศสัมพันธ์ เพื่อสุขภาพเพศที่ปลอดภัย
แม้โรคฝีดาษวานรจะไม่ใช่โรคระบาดรุนแรง แต่ก็ยังมีเหตุผลสำคัญที่ต้องเฝ้าระวัง ได้แก่ ความสามารถในการแพร่เชื้อ การกลายพันธุ์ ความเปราะบางของกลุ่มเสี่ยง และข้อจำกัดในการควบคุมโรค
การเฝ้าระวังอย่างต่อเนื่องไม่ใช่การตื่นตระหนก แต่เป็นการเตรียมพร้อม เพื่อป้องกันไม่ให้โรคขยายตัวจนกลายเป็นปัญหาใหญ่ในอนาคต
เอกสารอ้างอิง
- World Health Organization (WHO). Mpox (Monkeypox): Key facts and updates on global situation. [ออนไลน์] เข้าถึงได้จาก https://www.who.int/news-room/fact-sheets/detail/monkeypox
- Centers for Disease Control and Prevention (CDC). Monkeypox: Transmission, prevention, and clinical features. [ออนไลน์] เข้าถึงได้จาก https://www.cdc.gov/poxvirus/mpox
- European Centre for Disease Prevention and Control (ECDC). Epidemiological update on mpox in Europe and globally. [ออนไลน์] เข้าถึงได้จาก https://www.ecdc.europa.eu/en/mpox
- กรมควบคุมโรค กระทรวงสาธารณสุข. ข้อมูลโรคฝีดาษวานร (Mpox) ในประเทศไทยและแนวทางเฝ้าระวัง. [ออนไลน์] เข้าถึงได้จาก https://ddc.moph.go.th
- สำนักระบาดวิทยา กรมควบคุมโรค. รายงานสถานการณ์โรคฝีดาษวานรในประเทศไทย. [ออนไลน์] เข้าถึงได้จาก https://boe.moph.go.th









